606-906-733
rejestracja czynna pn 11.30 - 20:00 ; wt - pt w godzinach: 8:00 - 16:00
ul. Władysława Reymonta 4 ; 38-300 Gorlice
stomatologialabno@gmail.com

Realizowane przez nas leczenie wykonywane jest przy rozsądnie ocenianych wadach i zaletach różnych planów leczenia, dzięki czemu skuteczność jest tak wysoka a nasze prace przez długi czas służą naszym Pacjentom. Systematycznie podnosimy jakość wykonywanego leczenia oraz obsługi Pacjentów w oparciu o wyniki najnowszych badań naukowych zgodnie z ideologią evidence based dentistry oraz uczestniczenie w szkoleniach krajowych, zagranicznych oraz przeprowadzanie audytów wewnętrznych. Nieustannie inwestujemy w nowoczesne wyposażenie oraz technologie stosowane przez naszych lekarzy aby zapewnić Państwu jakość na najwyższym poziomie. Szukałeś informacji dentysta Gorlice, stomatolog w Gorlicach ? Umów się na konsultację i leczenie aby pozwolić nam odmienić Twój uśmiech ! Wykonujemy pełen zakres usług stomatologicznych i współpracujemy z najlepszymi specjalistami w swoich dziedzinach co pozwala nam na opracowywanie najbardziej optymalnych dla Państwa planów leczenia oraz przedstawianie alternatywnych metod postępowania. Interesują Cię implanty, licówki, korony, mosty, protezy, leczenie próchnicy pod mikroskopem, leczenie kanałowe pod mikroskopem Gorlice lub leczenie kanałowe pod mikroskopem w Gorlicach ?
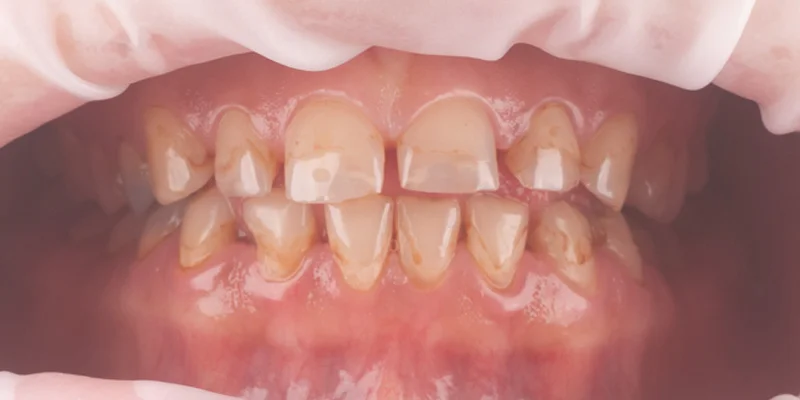
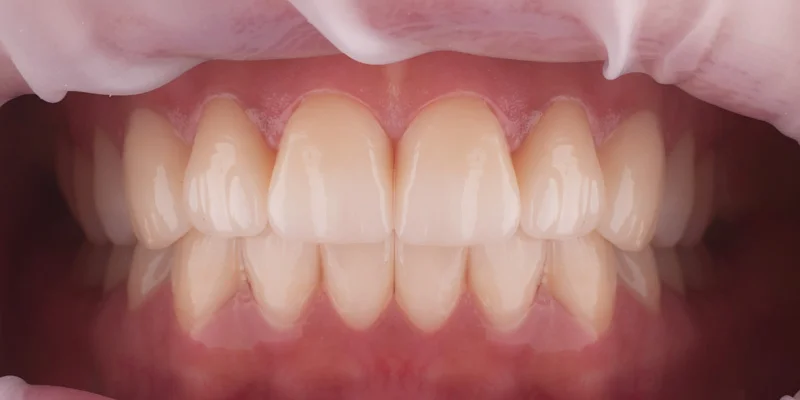
Pacjentka zgłosiła się do nas w celu poprawy kszałtu i koloru swoich przebarwionych i startych zębów. Podczas wywiadu stwierdzono bruksizm czyli nawykowe zaciskanie zębów stanowiące ryzyko pękania uzupełnień pełnoceramicznych np. wykonanych z dwukrzemianiu litu (IPS e.max). Podczas badania zwarcia okazało się, że płaszczyzna zwarcia jest zaburzona a położenie żuchwy w pozycji maksymalnego zaguzkowania było niezgodne z relacją centralną. Wykonano deprogramację Koisa, po której zarejestrowano prawidłową pozycję żuchwy względem stawów skroniowo - żuchwowych. W tym położeniu wykonano dwadzieścia cztery korony z tlenku cyrkonu Zeramill Zolid Multilayer odtwarzając prawidłową funkcję i estetykę. Oddano szynę antybruksizmową w celu ochrony wykonanych uzupełnień.
Być może spotkałeś się z sytuacją, w której każdy z lekarzy podchodził inaczej do tego samego problemu, udzielał innych odpowiedzi na to samo pytanie, miał inny pomysł na leczenie tej samej dolegliwości? W czasach gdy ilość publikowanych każdego dnia artykułów naukowych jest tak duża, że lekarz musiałby spędzić cały dzień na aktualizowaniu swojej wiedzy i nie miałby czasu na samo leczenie istotne jest docieranie do wiedzy przydatnej klinicznie poprzez wyszukiwanie wysokiej jakości badań. Wiedza zdobyta wiele lat temu w czasie studiów i szkoleń ulega przedawnieniu, wprowadzane są nowsze metody, materiały, urządzenia, możliwości…
Lekarze nie podążający za wynikami najnowszych badań mogą nie brać pod uwagę wszystkich dostępnych metod leczenia, a proponować pacjentom jedynie metody stosowane przez siebie od lat, czasami zapewniając o całkowitym braku możliwości leczenia zębów. Stomatologia oparta na dowodach naukowych jest nowoczesnym sposobem podejścia do leczenia polegającym na wyborze wysokiej jakości badań naukowych do podejmowania decyzji klinicznych w procesie leczenia. Połączenie wiedzy i doświadczenia lekarza, wyników aktualnych badań oraz oczekiwań pacjenta pozwala na osiąganie lepszych i bardziej przewidywalnych wyników leczenia.
Lekarze nie podążający za wynikami najnowszych badań mogą nie brać pod uwagę wszystkich dostępnych metod leczenia, a proponować pacjentom jedynie metody stosowane przez siebie od lat, czasami zapewniając o całkowitym braku możliwości leczenia zębów. Stomatologia oparta na dowodach naukowych jest nowoczesnym sposobem podejścia do leczenia polegającym na wyborze wysokiej jakości badań naukowych do podejmowania decyzji klinicznych w procesie leczenia. Połączenie wiedzy i doświadczenia lekarza, wyników aktualnych badań oraz oczekiwań pacjenta pozwala na osiąganie lepszych i bardziej przewidywalnych wyników leczenia.


Zaawansowana Protetyka: konsultacje, diagnostyka, plany leczenia, mosty adhezyjne na włóknach szklanych, korony metalowe, korony metalowo -ceramiczne, korony frezowane, korony pełnoceramiczne e.max, korony cyrkonowe, korony projektowane i wykonywane komputerowo CAD-CAM, licówki kompozytowe w gabinecie, licówki kompozytowe techniczne, licówki ceramiczne e.max, licówki ceramiczne skaleniowe, mikroprotezy, podścielenie protez, protezy akrylowe częściowe, protezy akrylowe całkowite, szynoprotezy, protezy szkieletowe, protezy szkieletowe na zatrzaskach, wkłady koronowo-korzeniowe metalowe, wkłady koronowo-korzeniowe z włókna szklanego, szyny relaksacyjne, szyny repozycyjne, szyny antybruksizmowe…
Endodoncja Mikroskopowa: leczenie biologiczne zapaleń miazgi odwracalnych i nieodwracalnych, leczenie kanałowe pierwotne, powtórne leczenie kanałowe niedopełnionych kanałów (reendodoncja), leczenie zmian endo – perio, leczenie resorpcji, usuwanie złamanych narzędzi, usuwanie wkładów koronowo – korzeniowych, zamykanie perforacji, dzięki wykorzystaniu nowoczesnego mikroskopu zabiegowego, elektronicznego systemu pomiaru długości kanałów, ultradźwięków, narzędzi rotacyjnych, leczenie staje się znacznie bardziej dokładne, a co za tym idzie umożliwione jest osiąganie jeszcze lepszych wyników leczenia…
Chirurgia i Implanty: usuwanie zębów proste, złożone, usuwanie zębów zatrzymanych, resekcje korzeni zębów, radisekcje, hemisekcje, odsłanianie zębów zatrzymanych, mikroimplanty, chirurgiczne wydłużanie koron, implanty, sterowana regeneracja kości biomateriałami kościozastępczymi ograniczającymi resorpcję kości po usuwaniu zębów, opieka pozabiegowa…
Endodoncja Mikroskopowa: leczenie biologiczne zapaleń miazgi odwracalnych i nieodwracalnych, leczenie kanałowe pierwotne, powtórne leczenie kanałowe niedopełnionych kanałów (reendodoncja), leczenie zmian endo – perio, leczenie resorpcji, usuwanie złamanych narzędzi, usuwanie wkładów koronowo – korzeniowych, zamykanie perforacji, dzięki wykorzystaniu nowoczesnego mikroskopu zabiegowego, elektronicznego systemu pomiaru długości kanałów, ultradźwięków, narzędzi rotacyjnych, leczenie staje się znacznie bardziej dokładne, a co za tym idzie umożliwione jest osiąganie jeszcze lepszych wyników leczenia…
Chirurgia i Implanty: usuwanie zębów proste, złożone, usuwanie zębów zatrzymanych, resekcje korzeni zębów, radisekcje, hemisekcje, odsłanianie zębów zatrzymanych, mikroimplanty, chirurgiczne wydłużanie koron, implanty, sterowana regeneracja kości biomateriałami kościozastępczymi ograniczającymi resorpcję kości po usuwaniu zębów, opieka pozabiegowa…
Komputerowe Planowanie Uśmiechu według koncepcji DSD Digital Smile Design daje możliwość oceny przyszłego wyglądu bez konieczności wykonywania inwazyjnych zabiegów i jest w pełni odwracalne. Metoda polega na stworzeniu wizualnego planu leczenia indywidualnie zaprojektowanego w komputerze, a następnie przeniesionego do jamy ustnej.
Stomatologia Estetyczna: przeprowadzamy szczegółową diagnostykę próchnicy wykorzystując preparaty do wybarwiania próchnicy i powiększenie mikroskopu stomatologicznego. Odbudowę estetyczną opracowanych ubytków wykonujemy sprawdzonymi i najmocniejszymi dostępnymi obecnie materiałami wykonanymi w nanotechnologii, zapewniające wysokiej jakości szczelność brzeżną oraz długotrwały efekt kosmetyczny dzięki bardzo szerokiej palecie dostępnych kolorów. Wykonujemy wybielanie zębów zarówno metodą domową jak i profesjonalną w gabinecie. Przeprowadzamy zabiegi infiltracji próchnicy metodą Icon likwidującą przebarwienia próchnicy początkowej.
Stomatologia Dziecięca: wizyty adaptacyjne, uszczelnianie bruzd i zagłębień zębów stałych – lakowanie, zabezpieczanie fluorem zębów stałych – lakierowanie, przeglądy stomatologiczne, instruktaże higieny…
Profilaktyka I Periodontologia: instruktaże higieny, przeglądy stomatologiczne, ozonoterapia, laseroterapia, usuwanie kamienia nazębnego urządzeniami ultradźwiękowymi, usuwanie osadu poprzez piaskowanie i polerowanie zębów, leczenie chorób dziąseł i zapaleń przyzębia, kiretaże otwarte, kiretaże zamknięte, regeneracja przyzębia, szynowanie zębów, fluoryzacje…
Stomatologia Estetyczna: przeprowadzamy szczegółową diagnostykę próchnicy wykorzystując preparaty do wybarwiania próchnicy i powiększenie mikroskopu stomatologicznego. Odbudowę estetyczną opracowanych ubytków wykonujemy sprawdzonymi i najmocniejszymi dostępnymi obecnie materiałami wykonanymi w nanotechnologii, zapewniające wysokiej jakości szczelność brzeżną oraz długotrwały efekt kosmetyczny dzięki bardzo szerokiej palecie dostępnych kolorów. Wykonujemy wybielanie zębów zarówno metodą domową jak i profesjonalną w gabinecie. Przeprowadzamy zabiegi infiltracji próchnicy metodą Icon likwidującą przebarwienia próchnicy początkowej.
Stomatologia Dziecięca: wizyty adaptacyjne, uszczelnianie bruzd i zagłębień zębów stałych – lakowanie, zabezpieczanie fluorem zębów stałych – lakierowanie, przeglądy stomatologiczne, instruktaże higieny…
Profilaktyka I Periodontologia: instruktaże higieny, przeglądy stomatologiczne, ozonoterapia, laseroterapia, usuwanie kamienia nazębnego urządzeniami ultradźwiękowymi, usuwanie osadu poprzez piaskowanie i polerowanie zębów, leczenie chorób dziąseł i zapaleń przyzębia, kiretaże otwarte, kiretaże zamknięte, regeneracja przyzębia, szynowanie zębów, fluoryzacje…

Wykorzystujemy technologie: mikroskop zabiegowy Zeiss Extaro 300 z torem wizyjnym, mikroskop zabiegowy Zumax OMS 2360 z torem wizyjnym, tomograf komputerowy Carestream 8299, aparaty fotograficzne Sony A7 oraz Nikon D90 z obiektywem Macro i lampami Nikon R1, studio fotograficzne, nowoczesny i wygodny fotel stomatologiczny Diplomat Consult 310 ; rentgen Carestream 6200 będący obecnie najlepszym na rynku systemem, gwarantującym realną rozdzielczość obrazu 25 pl/mm ; najnowszy endometr Raypex 6 umożliwiający precyzyjne określanie wierzchołka korzenia podczas leczenia kanałowego ; piaskarkę abrazyjną Microetcher IIa zwiększającą siłę wiązania wypełnień, licówek i koron ; 5 stopniowy system odwróconej osmozy, który jest filtrem usuwającym 99,8% zanieczyszczeń wody takich jak grzyby, wirusy, bakterie, metale ciężkie, związki chemiczne ; bezpieczeństwo zachowania sterylności narzędzi zapewnia system Melag 24B+, MelaFlash, MelaSeal, przepływowa lampa bakteriobójcza UltraViol, myjka ultradźwiękowa Emma ; elektroniczna dokumentacja medyczna w programie ProDentis zabezpieczona pełnym, kaskadowym szyfrowaniem komputera AES-Twofish-Serpent z regularnymi kopiami zapasowymi, która w przeciwieństwie do innych programów, nie jest wysyłana na serwery zewnętrzne.
Najbardziej profesjonalni lekarze jakich spotkałam cudowne podejście do pacjenta (wyleczą nie tylko zęby ale i dentofobię) wizyty bez bólu i stresu polecam z całego serca. ~ Renata

Zakupiliśmy najnowszej generacji urządzenie do piezochirurgii pozwalające na przeprowadzanie zabiegów chirurgicznych i implantologicznych jeszcze bardziej precyzyjne, delikatnie i bezpiecznie. Acteon Cube zapewnia znacznie szybsze gojenie pozabiegowe, mniejszą bolesność i ograniczenie obrzęków.

W dniu 13.01.24 dr n. med. Paweł Łabno ukończył roczne szkolenie Curriculum Implantologii Polskiego Stowarzyszenia Implantologicznego we współpracy z International Congress of Oral Implantologists zakończone egzaminem praktycznym i teoretycznym.
słowa klucze:
aleksandra łabno artykulator bonding chirurg chirurgia cyrkon dentysta dentysta gorlice digital smile design doktorat dsd ebd endodoncja extaro gorlice implanty komputerowe planowanie uśmiechu korony korony pełnoceramiczne leczenie kanałowe leczenie pod mikroskopem leczenie próchnicy licówki mikroskop mosty opinie paweł paweł łabno phrozen praca profilaktyka protetyka proteza protezy próchnica publikacje resekcja specjalizacja stomatolog stomatologia stomatologia mikroskopowa stomatologia łabno stomatologiałabno telemedycyna verti prep wybielanie zeiss zhermack łabno łuk twarzowy
aleksandra łabno artykulator bonding chirurg chirurgia cyrkon dentysta dentysta gorlice digital smile design doktorat dsd ebd endodoncja extaro gorlice implanty komputerowe planowanie uśmiechu korony korony pełnoceramiczne leczenie kanałowe leczenie pod mikroskopem leczenie próchnicy licówki mikroskop mosty opinie paweł paweł łabno phrozen praca profilaktyka protetyka proteza protezy próchnica publikacje resekcja specjalizacja stomatolog stomatologia stomatologia mikroskopowa stomatologia łabno stomatologiałabno telemedycyna verti prep wybielanie zeiss zhermack łabno łuk twarzowy

